 materiały partnera
materiały partnera
Endodoncja to dziedzina stomatologii zajmująca się leczeniem wnętrza zęba — miazgi i kanałów korzeniowych. Gdy miazga ulega zakażeniu lub obumiera, bakterie przedostają się poza wierzchołki korzeni, powodując zanik kości i stany zapalne, które mogą objąć okoliczne tkanki. W skrajnych przypadkach infekcja rozprzestrzenia się drogą krwi do stawów, nerek czy serca.
Mikroskop operacyjny zmienia zasady gry. Powiększenie nawet czterdziestokrotne pozwala zobaczyć dodatkowe kanały, pęknięcia i zmiany niewidoczne gołym okiem. Lekarz pracujący pod mikroskopem nie zgaduje — widzi. A to przekłada się bezpośrednio na skuteczność zabiegu. Według danych klinicznych, około dziewięćdziesiąt procent zębów leczonych endodontycznie pozostaje w jamie ustnej tak samo długo jak zęby żywe — pod warunkiem, że zabieg wykonano prawidłowo.
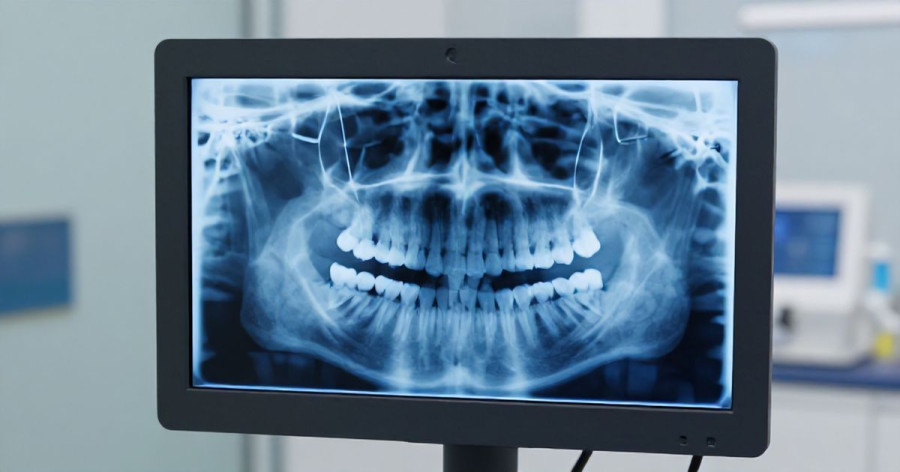
Przed przystąpieniem do leczenia lekarz wykonuje zdjęcie rentgenowskie (pantomogram lub zdjęcie punktowe), a w złożonych przypadkach tomografię CBCT. Diagnostyka pozwala ocenić liczbę kanałów, ich przebieg i zakres zmian zapalnych wokół korzeni. Na tym etapie zapada decyzja, czy ząb nadaje się do leczenia zachowawczego.
Przed otwarciem zęba konieczne jest przeprowadzenie higienizacji — profesjonalnego czyszczenia, które eliminuje bakterie z płytki nazębnej. Bez tego kroku mikroorganizmy z jamy ustnej mogłyby przedostać się do otwartych kanałów. Sam ząb izoluje się cofferdam (koferdamem) — gumową osłoną, która odcina go od reszty jamy ustnej i zapewnia suche pole pracy.
Pod mikroskopem lekarz usuwa zakażoną miazgę i opracowuje kanały za pomocą narzędzi maszynowych niklowo-tytanowych, które są elastyczne i precyzyjnie dopasowują się do krzywizn korzeni. Po dezynfekcji kanały wypełnia się materiałem termoplastycznym (np. systemem BeeFill), który uszczelnia przestrzenie i zapobiega ponownej infekcji. Skuteczność wypełnienia potwierdza kontrolne zdjęcie RTG.
Jeśli zmiana zapalna wokół korzenia nie cofnie się mimo prawidłowo przeprowadzonej endodoncji, konieczna może być resekcja wierzchołka korzenia — zabieg chirurgiczny polegający na usunięciu fragmentu korzenia wraz ze zmianą. To jednak scenariusz stosunkowo rzadki, pod warunkiem że pierwsze leczenie wykonano precyzyjnie, z powiększeniem i odpowiednim wyposażeniem.
Warto pamiętać, że zdrowie jamy ustnej wpływa na cały organizm. Nieleczone stany zapalne wokół korzeni zębów mogą nasilać problemy pozornie niezwiązane ze stomatologią — od bólów głowy i szumów usznych po zaburzenia stawów skroniowo-żuchwowych. Diagnostyka tych stanów wymaga spojrzenia interdyscyplinarnego, łączącego wiedzę stomatologa, ortodonty i fizjoterapeuty.
Dzieci z wadami zgryzu wymagają szczególnej uwagi — nieprawidłowa okluzja może prowadzić do przeciążenia poszczególnych zębów i w konsekwencji do urazów miazgi. Wczesna diagnostyka ortodontyczna u dzieci pozwala wychwycić te problemy zanim skończą się w fotelu endodonty.
Chorujesz - masz problem, czy zdołasz się zapisać do le
Omijać szerokim łukiem kardiologie w Płońsku. Brak lekarza na oddziale, rano brak wizyty w południe przyjdzie lekarz tylko i tyle, wieczorem brak wizyt, wogóle nie ma lekarza ani jednego na kardiologii. Pacjenci z kardiologii trafiają potem na oiom w stanie krytycznym, tak leczą. Na wewnętrznym Dr Gryglas opanował sytuację i tam lepiej isc. Kardiologia upadła w plonsku

Kardiologie dramat
15:04, 2026-04-10
W Płońsku powstanie Dzienny Dom Pobytu dla osób z choro
Po co tyle pisać, wystarczy podać że ratusz miasta przenosi się do nowego lokum

Oficjalne
14:15, 2026-04-10
153 km/h na „siódemce”
150 na drodze o trzech pasach .Wielkiego przestępce z niego robicie śmieszne .

997
10:45, 2026-04-10
Na środku jezdni stał rozbity opel
Ah durnen polacken pijacken z oplem aus wiocha, to se musi zawshe tak być.

Ahmed Hivstein
07:54, 2026-04-10